|
Diese Seiten wurden für Smartphones optimiert.
Für die PC-Version
klicken Sie bitte hier.
Notfallstandard "Kreislaufkollaps"
Ein
Kreislaufkollaps ist - für sich genommen - eigentlich eher lästig als
gefährlich. Die meisten Gesundheitsschäden sind die Folge des Sturzes,
der sich oft genug anschließt, wenn einem Senioren plötzlich "schwarz
vor Augen" wird. Wir zeigen Ihnen, wie erfahrene Pflegekräfte eine
Ohnmacht vermeiden, die Gefahr rechtzeitig erkennen und dann überlegt
handeln.
Notfallstandard "Kreislaufkollaps"
Definition:
-
Der menschliche Körper muss sich im
Tagesverlauf an wechselnde Umgebungs- und Belastungssituationen
anpassen. So kann die Umgebungstemperatur steigen oder sinken, etwa
wenn ein Mensch im Sommer einen klimatisierten Raum verlässt und sich
in ein aufgeheiztes Auto setzt. Außerdem kann die körperliche Belastung
schwanken, wie z.B. beim Treppensteigen. Und schließlich verändert der
Mensch immer wieder seine Körperlage, etwa wenn er aus einem Sessel
aufsteht und einige Schritte geht.
-
In all diesen Situationen muss die
Blutversorgung insbesondere zu den Muskeln oder zum Gehirn
sichergestellt werden. Dafür kann der Körper verschiedene Anpassungen
vornehmen, etwa die Gefäße weiten oder verengen sowie die Pulsfrequenz
erhöhen oder senken.
-
Ein hohes Lebensalter oder Krankheiten
reduzieren diese Anpassungsfähigkeiten. Belastungssituationen führen
dann zur Unterversorgung des Gehirns. Der Betroffene erleidet
Schwindel, Sehstörungen oder gar einen Bewusstseinsverlust.
-
Eine typische Konstellation für eine
Überforderung des Kreislaufes ist das überhastete Aufstehen aus dem
Bett bei nächtlichem Harndrang. Der Körper ist zunächst noch inaktiv
und in der Horizontalen. Wenige Augenblicke darauf ist der Mensch
körperlich aktiv und in einer stehenden Haltung.
-
Der Kreislaufkollaps wird auch als "Synkope" oder als Ohnmacht bezeichnet.
Grundsätze:
-
Das wichtigste pflegerische Mittel ist ruhiges besonnenes Handeln.
-
Ein einzelner Kollaps ist für den Bewohner zumeist nicht gefährlich, wenn er von Pflegekräften vor Verletzungen geschützt wird.
Ziele:
-
Der Bewohner wird während des Kollapses vor Verletzungen geschützt.
-
Die Ursache des Kollapses wird korrekt erkannt.
Vorbereitung:
Risikoermittlung
-
Wir prüfen, wie groß die Gefahr eines Kreislaufkollapses ist.
-
Wir befragen den Bewohner und seine
Angehörigen, ob und unter welchen Bedingungen die Symptome in der
Vergangenheit bereits aufgetreten sind.
-
Wir prüfen, ob der Bewohner unter
Grunderkrankungen leidet, die einen Kreislaufkollaps begünstigen
können, etwa Varizen, Venensklerose, venöse Insuffizienz,
Herzrhythmusstörungen oder Anämie.
-
Das Risiko ist deutlich erhöht, wenn der
Bewohner über einen längeren Zeitraum immobil war, etwa als Folge einer
Operation oder eines Unfalls.
-
Wir prüfen, ob es andere relevante Faktoren gibt wie z.B. Sommerhitze, Medikamentennebenwirkungen oder mentalen Stress.
-
Der Bewohner trinkt zu wenig.
allgemeine Maßnahmen
(Hinweis: Die meisten Vorsichtsmaßnahmen sind bereits Bestandteil der entsprechenden Pflegestandards.)
-
Wir vermeiden es grundsätzlich, dem Bewohner
bei Pflegemaßnahmen Schmerzen zuzufügen. Ist dieses (etwa bei einem
Verbandswechsel oder bei Mobilisationen) nicht vermeidbar, prüfen wir
die Notwendigkeit einer Bedarfsmedikation mit Schmerzmitteln.
-
Vor einer Mobilisation aus dem Bett soll der
Bewohner Bewegungsübungen ausführen, also etwa "im Bett Fahrrad
fahren". Damit wird die Pulsfrequenz erhöht und die Wadenpumpe
aktiviert.
-
Jede Mobilisierung erfolgt in Abschnitten, die
immer wieder von Pausen unterbrochen werden. Beim Transfer aus dem Bett
ins Stehen wären das die Schritte: sitzen im Bett, Beine aus dem Bett
hängen lassen, sitzen an der Bettkante, stehen am Bett usw.
-
Der Bewohner soll beim Aussteigen aus dem Bett nach vorne und nicht nach unten sehen.
-
Wir achten auf die Atmung des Bewohners. Tiefe Atemzüge fördern den venösen Rückstrom.
-
Wir ermitteln engmaschig den Blutdruck.
-
Gemeinsam mit dem behandelnden Arzt prüfen wir,
ob die medikamentöse Behandlung angepasst werden sollte. Neben der Wahl
eines alternativen Wirkstoffes kann auch ein anderer
Verabreichungszeitpunkt geprüft werden.
-
Wir prüfen, ob der Bewohner Kompressionsstrümpfe tragen sollte. Ggf. ist auch eine Wicklung der Beine sinnvoll.
-
Wir vermitteln dem Bewohner das richtige
Verhalten, wenn er einen sich anbahnenden Kreislaufkollaps bemerkt. So
ist es ggf. hilfreich, (im Sitzen) die Beine zu überkreuzen und die
Muskulatur im Bereich der Beine, des Bauches und des Gesäßes
anzuspannen. Auch das Ineinandergreifen der Hände und dann das
Auseinanderziehen der Arme können häufig einen Bewusstseinsverlust
abwenden. Falls nötig soll sich der Bewohner sofort auf den Boden
setzen; dieses ggf. auch auf dem Bürgersteig, einem Flur usw.
Erkennen eines Kollapses
-
In Situationen, in denen erfahrungsgemäß ein
Kollaps droht, sollte sich die Pflegekraft mit dem Bewohner unterhalten
und ihn reden lassen. Falls es zu einem Kollaps kommen sollte, kündigt
sich dieser oft durch einen stockenden Redefluss und andere hörbare
Veränderungen an.
-
Wir achten auf die typischen Symptome eines sich anbahnenden Kollaps, etwa:
-
Der Bewohner klagt über Schwindel, ihm wird "schwarz vor Augen".
-
Dem Bewohner ist übel.
-
Die Haut des Bewohners ist blass oder kaltschweißig.
Durchführung:
Verhalten bei einem Kollaps
-
Die Pflegekraft prüft, ob sie den Bewohner
sicher zurück in das Bett oder auf einen Sessel mobilisieren kann.
Dieses ist dann der Fall, wenn dafür lediglich eine kurze
Richtungsänderung und ein oder zwei Schritte notwendig sind. Ein
Transfer über eine größere Distanz sollte unterbleiben, da die
Verletzungsgefahr deutlich steigt.
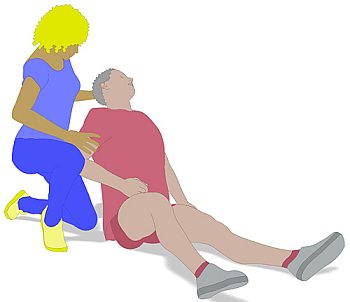
-
Im Zweifelsfall legen wir den Bewohner
vorsichtig auf dem Fußboden ab. Die Pflegekraft stellt insbesondere
sicher, dass der Kopf bei diesem "kontrollierten Sturz" nicht verletzt
wird.
-
Wir prüfen, ob ein lebensbedrohlicher Notfall vorliegt und ob entsprechende Rettungsmaßnahmen erforderlich sind.
-
Die Pflegekraft prüft, ob sich der Bewohner verletzt hat.
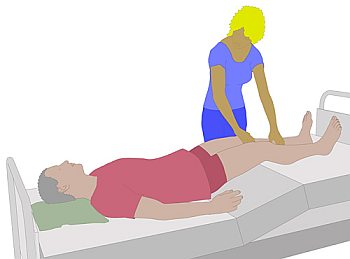
-
Wenn der Bewohner zurück in das Bett
mobilisiert werden konnte, wird dieser in die sog.
"Trendelenburg-Lagerung" gebracht. Das Bett wird in Richtung Kopfende
geneigt; das Fußende ist dann erhöht.
-
Falls der Bewohner auf dem Fußboden liegt,
sucht die Pflegekraft nach einer Möglichkeit, die Beine erhöht zu
lagern. Dieses kann etwa auf einem dicken Sofakissen erfolgen.
Alternativ kann die Pflegekraft die Beine des Bewohners auch selbst
hochhalten.
-
Wenn der Bewohner zeitnah das Bewusstsein
zurückerlangt, wird er vorsichtig vom Boden in den Stand mobilisiert.
Ggf. wird der Transfer durch eine zweite Pflegekraft unterstützt. Der
Bewohner wird dann an sein Bett oder auf einen Sessel begleitet, damit
er seine Kräfte regenerieren kann.
-
Die Vitaldaten werden erfasst, also insbesondere Puls, Atmung, Blutdruck und Bewusstseinslage.
-
Falls die Bewusstlosigkeit anhält, wird
umgehend der Notarzt gerufen. Mit einer Decke wird der Bewohner vor
Auskühlung geschützt. Ggf. erhält der Bewohner Sauerstoff (auf
Arztanordnung). Als Auslöser für eine anhaltende Ohnmacht kommen etwa
ein Herzinfarkt, ein Lungenemphysem oder Epilepsie in Betracht.
Nachbereitung:
-
Ggf. wird der behandelnde Arzt über das
Vorkommnis informiert. Es kann auch sinnvoll sein, andere Ärzte über
das Risiko zu informieren. Also etwa den Zahnarzt, wenn ein Bewohner in
Angstsituationen kollabieren könnte.
-
Ggf. wird die Pflegeplanung aktualisiert. Das
reduzierte Leistungsvermögen und die Kollapsanfälligkeit müssen bei der
Durchführung von Pflegemaßnahmen und Mobilisationen konsequent
berücksichtigt werden.
Dokumente:
-
Berichtsblatt
-
Fragen an den Arzt / ärztliche Verordnungen
-
Vitaldatenblatt
-
Pflegenachweis
-
Mobilisierungs- und Bewegungsplan
-
Pflegeplanung
Verantwortlichkeit / Qualifikation:
|