|
Diese Seiten wurden für Smartphones optimiert.
Für die PC-Version
klicken Sie bitte hier.
Pflegestandard
"Verbandswechsel Dekubitus"
Immer bessere Wundauflagen erhöhen
die Chance, selbst chronifizierte Hautdefekte zur Abheilung
zu bringen. Gleichzeitig jedoch wecken diese vermeintlichen
"Wundermittel" Begehrlichkeiten. Allzu schnell geraten
Pflegekräfte in Erklärungsnöte, wenn sich ein Dekubitus
wider Erwarten doch nicht erfolgreich therapieren lässt. Wir
zeigen, wie eine moderne Wundversorgung funktioniert und wie
sie im QM-Handbuch abgebildet werden muss.
Pflegestandard
"Verbandswechsel Dekubitus"
Definition:
-
Ein Dekubitus ist eine Entzündung oder ein
Geschwür auf der Haut. Er wird ausgelöst durch Druck und Reibung
zwischen der Haut und einem darunter liegenden Knochen. In der Folge
verschlechtert sich die Durchblutung, und Gewebe wird abgebaut.
-
Die Geschwüre werden in verschiedene
Schweregrade eingeteilt.
-
1. Stadium: Die Haut ist gerötet, aber
äußerlich nicht geschädigt. Die gerötete Fläche ist nicht
erwärmt und lässt sich nicht wegdrücken.
-
2. Stadium: Eine Blasenbildung und
Hautabschürfungen treten auf. Die Epidermis und die Dermis sind
geschädigt. Wenn sich diese Hautschichten von der noch gesunden
Haut ablösen, entsteht daraus ein leicht erkennbarer aber noch
oberflächlicher Hautdefekt. Dieser kann stark nässen, ist
infektionsanfällig und bereitet dem Bewohner große Schmerzen.
-
3. Stadium: Alle Hautschichten sind
geschädigt. Ein offenes, tiefes Geschwür ist entstanden. Sehnen,
Muskeln und Bänder können sichtbar werden. Ein gelblicher Belag
liegt auf Teilen der Wunde.
-
4. Stadium: Das subkutane Fettgewebe ist
zerstört, die direkt darunter befindliche Muskelmasse ist
entzündet und geschwollen. Zusätzlich zu den Sehnen, Muskeln und
Bändern sind nun auch die Knochen sichtbar. Eine
Knochenmarkentzündung ist möglich. Nekrotisiertes Gewebe
zeichnet sich als schwarze Fläche in der Wunde ab. Dessen
Abbauprodukte können jederzeit zu einer lebensgefährlichen
Sepsis führen. In tieferen Gewebeschichten können sich Taschen
ausbilden.
-
Ein Verbandswechsel umfasst den Austausch und
die Fixation von Wundauflagen sowie den Wechsel von Stütz- und
Kompressionsverbänden. Die Durchführung, die Technik des
Verbandswechsels und die verwendeten Materialien sind abhängig vom
Wundtyp und dem Fortschritt der Wundheilung.
-
Der Verbandswechsel ist ein entscheidendes
Element bei der Therapie von Wunden. Um die Wundheilung zu fördern,
muss eine Wundinfektion als Folge einer Kontamination vermieden
werden. Aus diesem Grund ist die Schaffung aseptischer Bedingungen
notwendig.
-
Der Verlauf einer Wundheilung muss mittels
einer lückenlosen Dokumentation nachvollziehbar sein.
Grundsätze:
-
Pflegekräfte dürfen Maßnahmen zur
Wundreinigung nur dann durchführen, wenn sie entsprechend
qualifiziert sind und eine Einweisung durch den Hausarzt
durchgeführt wurde.
-
Wenn sich die Wunde in einem Maß
verschlimmert, dass sie mit unseren pflegerischen Mitteln nicht mehr
kontrolliert werden kann, wird der Bewohner in ein Krankenhaus
überwiesen.
Ziele:
-
Die Wundheilung wird gefördert.
-
Die Wunde wird gereinigt.
-
Eine Wundinfektion wird vermieden.
-
Der Wundzustand wird erhoben und
dokumentiert.
Vorbereitung:
Indikation
-
Der Arzt delegiert den Verbandswechsel an das
Pflegepersonal. Die zentralen Vorgaben für eine Delegation sind:
-
die Art des Verbandes
-
die Häufigkeit des Verbandswechsels
-
die Wundauflage (feucht oder trocken)
-
der Umfang der vorzunehmenden
Wundreinigung
-
Grundsätzlich gilt:
-
Ein Wundverband sollte stets so selten
wie möglich gewechselt werden.
-
Zusätzlich kontrollieren und wechseln wir den
Verband, wenn dieses unerwartet notwendig wird. Etwa:
-
Die Fixierung oder die Wundauflage werden
beschädigt oder verschmutzt.
-
Der Verband verströmt einen üblen Geruch.
-
Sekret dringt durch den Verband.
-
Der Bewohner klagt über Schmerzen im
Wundbereich.
-
Es kommt zu Rötungen oder Schwellungen.
Der Bewohner entwickelt ein Ödem.
-
Der Bewohner bekommt Fieber. Eine
Wundinfektion könnte dafür der Auslöser sein.
-
Hinweis: Wenn es hinreichende Anzeichen für
eine Gesundheitsverschlechterung gibt, wird umgehend der Arzt
informiert.
Material zur Wundversorgung:
-
Ringerlösung
-
Hautdesinfektionsmittel für die Hände
-
Wunddesinfektionsmittel (Octenisept)
-
sterile Saugkompressen
-
sterile Knopfkanüle
-
Spritze zum Spülen der Wunde
-
sterile Schere
-
2 sterile Pinzetten
-
2 Paar Einmalhandschuhe
-
jeweils benötigte Wundauflage (in diesem
Standard Kalziumalginat Kompressen)
-
geeigneter Sekundärverband (Fixomull)
-
sterile Kompressen
-
Nierenschale
-
Abwurfbehälter
notwendige Informationen:
-
Die Pflegekraft stellt sicher, dass sie über
alle Informationen verfügt, die sie für die Wundversorgung benötigt:
-
allgemeiner Gesundheitszustand
-
Allergien, etwa gegen Komponenten der
Wundauflagen oder gegen Desinfektionsmittel
-
erstes Auftreten, Ursache und Entwicklung
der Wunde
-
bisher eingesetzte Maßnahmen, Verbände
und Wundauflagen sowie die damit erzielten Ergebnisse
-
bisher aufgetretene Komplikationen wie
etwa Entzündungen
-
Schmerzbefinden des Bewohners
Organisation
-
Wir benennen einen Wundbeauftragten, der eine
entsprechende Weiterbildung erhält.
-
Wir bilden unsere Fachkräfte regelmäßig zum
Thema Wundversorgung fort und halten aktuelle Fachliteratur bereit.
-
Wir bitten ggf. den Hausarzt um eine
Bedarfsmedikation zur Schmerzbehandlung.
-
Ggf. erhält der Bewohner 30 Minuten vor dem
Verbandswechsel ein Schmerzmittel.
-
Falls möglich sollte eine zweite Pflegekraft
beim Verbandswechsel assistieren.
-
In einem Doppelzimmer wird entweder ein
Sichtschutz aufgebaut oder der Mitbewohner für die Zeit nach draußen
gebeten.
-
Der Bewohner wird über die anstehenden
Maßnahmen informiert und um Zustimmung gebeten; dieses auch bei
nicht ansprechbaren Bewohnern.
-
Das Bett wird mit einer geeigneten
Schutzauflage vor Durchfeuchtung geschützt.
-
Die Spüllösung wird auf Körpertemperatur
erwärmt.
-
Der Bewohner wird bequem gelagert. Die
betroffene Hautregion muss leicht zugänglich sein.
-
Behindernde Kleidung wird entfernt.
-
Die Wunde sollte der stärksten verfügbaren
Lichtquelle zugewandt werden, also einer hellen Lampe oder dem
Sonnenlicht.
-
Wichtig: Natürliches Licht und Licht aus
Glühbirnen ist weiß. Licht aus Leuchtstoffröhren ist gelblich. Mit
natürlichem Licht können farbliche Veränderungen der Wunde leichter
und objektiver ermittelt werden.
-
Der Auszug des Nachtschrankes wird frei
geräumt und desinfiziert. Er kann später als Ablagefläche genutzt
werden etwa für die sterilen Einmalsets.
-
Die Pflegekraft legt Schutzkleidung an.
-
Die Pflegekraft führt eine hygienische
Händedesinfektion durch.
-
Die Pflegekraft zieht 2 Paar unsterile
Schutzhandschuhe übereinander an (bei den folgenden Grafiken zwecks besserer
Visualisierung nicht dargestellt).
Durchführung:
Entfernen des alten Verbandes
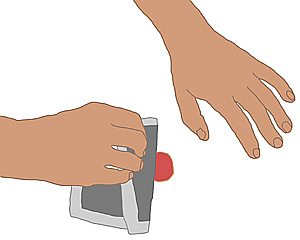
-
Der Deckverband wird mit unsterilen
Handschuhen entfernt. Die Pflegekraft achtet darauf, dass der
Wundgrund und die umgebenden Hautareale nicht zusätzlich verletzt
werden.
-
Wenn Verbände mit dem Wundgrund verkleben,
dürfen diese nicht mit Krafteinsatz entfernt werden. Die Pflegekraft
tränkt die Wunde stattdessen mit Ringer- oder Kochsalzlösung. Nach
einiger Zeit ist der Verband soweit aufgeweicht, dass er sich
schonend entfernen lässt. Dieses Befeuchten kann ggf. mehrfach
wiederholt werden.
-
Überschüssige Lösung kann mit der anderen
Hand und einer Kompresse aufgenommen werden.
-
Pflasterfixierungen werden vorsichtig an den
Ecken abgehoben und dann von der Haut abgezogen. Dabei ist zu
beachten, dass die Haut vieler Senioren extrem empfindlich ist (sog.
"Pergamenthaut"). Schon das Abziehen eines Pflasters kann die oberen
Hautschichten mit sich reißen. Wir prüfen den Einsatz von
entsprechenden Pflasterlösungsmitteln.
-
Schmerzäußerungen des Bewohners sind für die
Pflegekraft ein wichtiger Indikator. Wenn der Bewohner beim
Verbandswechsel über Schmerzen klagt, ist dieses ein Hinweis, dass
die Maßnahme nicht atraumatisch ist. In diesem Fall ist eine längere
Einweichzeit der Ringer- oder Kochsalzlösung und des Verbandes
notwendig.
-
Bevor der alte Verband samt kontaminierten
Handschuhen im Abwurfbehälter entsorgt wird, inspiziert ihn die
Pflegekraft. Die Exsudatmenge, dessen Farbe und Geruch geben
wertvolle Informationen zum Fortschritt der Wundheilung. Daraus kann
abgeleitet werden, ob der bisher genutzte Wundauflagentyp auch
weiterhin geeignet ist.
Reinigung und Aufbringen der neuen
Wundauflage / Wundbeobachtung und Dokumentation
-
Die Pflegekraft arbeitet nun mit dem zweiten
Paar Einmalhandschuhe weiter.
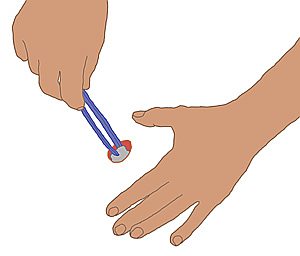
-
Mit einer sterilen Pinzette wird die alte
Tamponade von Wundgrund abgehoben und im Abwurfbehälter entsorgt.
Die Pinzette selbst wird dann im Instrumentenabwurf abgelegt.
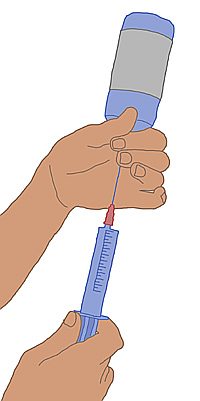
-
Die Pflegekraft zieht Ringerlösung auf.
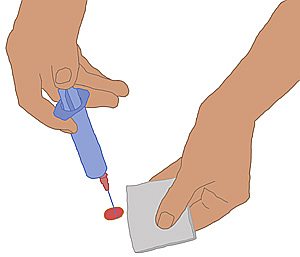
-
Wir nutzen eine sterile Knopfkanüle, um die erwärmte
Ringerlösung in die Wunde einzubringen.
-
Die Spülung wird so lange fortgesetzt, bis
die zurücklaufende Spüllösung klar ist und keine Rückstände der
Wundtherapeutika mehr sichtbar sind.
-
Rücklaufende Spüllösung wird mit sterilen
Kompressen aufgefangen.
-
Nach der erfolgten Spülung wird die Wunde
genau inspiziert. Hier kann auch ggf. die Fotodokumentation
durchgeführt werden. Mit Hilfe eines Maßbandes kann die Wundgröße
bestimmt werden, mit einer Volumenmessung die Wundtiefe. Der Standard "Wundfotografie"
wird beachtet.
-
Danach reinigt die Pflegekraft die
Wundumgebung. Sie befeuchtet dafür eine sterile Kompresse mit dem
Wunddesinfektionsmittel. Sie wischt von außen nach innen.
-
Ggf. schneidet sich die Pflegekraft die
Wundauflage mit der sterilen Schere passend zurecht.
-
Dann nimmt sie eine zweite sterile Pinzette.

-
Die Pflegekraft tamponiert die Wunde mit
Kalziumalginaten aus.
Abschluss der Versorgung

-
Die Pflegekraft bringt eine Saugkompresse auf
die Wunde auf. Diese verhindert ein Durchnässen des Verbandes.
-
Der Sekundärverband wird aufgebracht. Dieser
fixiert die Saugkompresse.
Nachbereitung:
-
Abfälle werden entsorgt. Spitze Gegenstände
wie Kanülen müssen in fest umschlossenen Behältern entsorgt werden,
um Stichverletzungen zu vermeiden.
-
Benutzte Instrumente werden entweder sofort nach der
Nutzung in eine bereitgestellte Desinfektionslösung gelegt (sog.
"Nassentsorgung"). Ideal dafür ist eine Instrumentenwanne.
Oder falls Einmalinstrumente genutzt werden, werden diese im Müll
entsorgt.
-
Alle benutzten Flächen werden desinfiziert.
-
Der Bewohner wird nach dem Befinden und
Schmerzen befragt. Ggf. erhält er ein Schmerzmittel, soweit ärztlich
angeordnet.
-
Der Bewohner wird bequem gelagert.
-
Der Rufknopf wird in Reichweite des Bewohners
abgelegt.
-
Die Pflegekraft führt eine hygienische
Händedesinfektion durch.
-
Die Schutzkleidung wird abgelegt und ggf.
entsorgt.
-
Der Müll wird entsorgt. Insbesondere bei
stark riechenden Abfällen sollte der Müllsack rasch entfernt werden.
-
Genutzte Ablageflächen werden ggf.
desinfiziert.
-
Alle Maßnahmen und Beobachtungen werden
sorgfältig dokumentiert.
-
Ggf. wird die Pflegeplanung angepasst.
-
Der Bestand an Verbrauchsmaterial wird
überprüft und ggf. eine Nachbestellung eingeleitet bzw. der Arzt um
ein Rezept gebeten.
Dokumente:
-
Wunddokumentation
-
Berichtsblatt
-
ärztliches Verordnungsblatt
-
Kommunikationsblatt mit dem Arzt
-
Pflegeplanung
Verantwortlichkeit /
Qualifikation:
|